Article rédigé par Dawn

Même si le diabète est une pathologie connue depuis l’Antiquité, les premiers dispositifs permettant de le surveiller ne sont apparus que dans les années 60. Initialement utilisés pour contrôler la glycémie – variable majeure de la maladie –, les nouvelles technologies permettent aujourd’hui de traiter en même temps que surveiller.
Dans notre article du jour, nous allons faire un tour d’horizon sur les différents types de lecteurs de glycémie qui existent, leur fonctionnement, et les nouveaux dispositifs à venir.
LE SUIVI DE LA GLYCÉMIE À TRAVERS LE TEMPS
Dans cette partie, nous allons retracer l’historique du lecteur de glycémie, qui a vu de nombreuses évolutions au cours des dernières décennies, la première invention étant l’électrode de Clark. Apparaît ensuite le glucomètre à bandelettes, suivi quelques années plus tard par le glucomètre à électrodes, puis par les capteurs avec les débuts du Bluetooth.
Dans l’Antiquité et jusqu’au XXe siècle, le diabète était diagnostiqué grâce à la détection de sucre dans l’urine, soit en la goûtant, soit plus tard en utilisant des levures capables de détecter la présence de sucre dans le liquide. Toutefois, il faut attendre le XIXe siècle pour que les médecins comprennent l’origine de la maladie, le type de sucre concerné (en l’occurrence le glucose) et, plus important encore, l’hormone permettant de réguler la glycémie et de soigner le diabète : l’insuline.
À partir de ces découvertes, les recherches s’accélèrent, et les technologies se succèdent, avec l’apparition du premier “lecteur” de glycémie en 1962. Ce dispositif, appelé électrode à enzyme ou encore électrode de Clark du nom de son inventeur Leland Clark, était composé d’une fine couche de glucose oxydase, une enzyme capable de dégrader le glucose présent dans une solution tout en consommant de l’oxygène. Afin de mesurer la quantité de glucose présent dans le sang des patient·es, on plaçait donc cette électrode dans un échantillon de sang, et on mesurait la quantité d’oxygène consommée par l’enzyme grâce à deux sondes : la quantité d’oxygène étant proportionnelle à celle du glucose, on pouvait donc déterminer sa valeur avec plus de précision.
Huit ans plus tard, l’ingénieur allemand Anton H. Clemens met au point le tout premier glucomètre à bandelettes : le “Ames Reflectance Meter”. Constitué d’une bandelette de test, d’un capteur de lumière et d’une aiguille analogique, ce dispositif permettait de déterminer la concentration en glucose grâce au changement de couleur de la bandelette : au contact du sang, cette dernière virait au bleu, et la nuance obtenue était proportionnelle à la quantité de sucre sanguin. Le capteur de lumière permettait alors de mesurer l’intensité de lumière bleue réfléchie dessus, et l’aiguille analogique affichait la valeur correspondante. Toutefois, ce dispositif n’était disponible que dans les cabinets médicaux, forçant donc les patient·es diabétiques à se rendre régulièrement chez leur médecin pour réaliser le suivi de leur glycémie, ce qui représentait une contrainte dans la vie quotidienne.
Il faut attendre 1981 pour voir le premier glucomètre portable arriver sur le marché. Grâce à ce dispositif, qui possède le même fonctionnement que le “Ames Reflectance Meter” (seule la taille diffère), les patient·es pouvaient plus aisément suivre leur glycémie, puisqu’iels pouvaient le faire depuis chez elleux et n’étaient plus obligé·e·s de faire des aller-retours chez læ médecin ou à l’hôpital, participant grandement à l’amélioration du contrôle glycémique et au traitement du diabète.
La commercialisation de ce glucomètre portatif ouvre alors la porte à une évolution constante des dispositifs de suivi de la glycémie à travers les décennies. Le glucomètre à bandelettes a plus tard évolué pour devenir électronique : grâce à un autopiqueur, læ patient·e se pique le doigt puis applique une goutte de sang sur la bandelette avant de l’introduire dans la fente du lecteur prévu à cet effet. La valeur obtenue est par la suite affichée sur l’écran du lecteur de glycémie.
Le glucomètre à bandelettes est ensuite remplacé par le glucomètre à électrodes. Le fonctionnement de ces deux appareils est similaire, à la différence que, pour le second, le sang n’est pas posé sur une bandelette réactive, mais analysé directement par des électrodes présentes au niveau de la zone de prélèvement. Ce système est beaucoup plus rapide et précis que le lecteur à bandelettes, qui donnait uniquement des approximations par comparaison à une gamme de couleurs correspondant à des concentrations en glucose connues.
Par la suite sont développés les premiers lecteurs de glycémie avec capteur, ceux que nous connaissons aujourd’hui. Ces derniers ne nécessitent plus de piqûres, car ils se présentent sous la forme d’un capteur placé au niveau du bras ou du bas-ventre et analysent le taux de glucose dans le liquide interstitiel de manière non-invasive. L’apparition sur le marché de ces nouveaux dispositifs permet alors l’apparition du suivi en continu de la glycémie. En effet, ces capteurs permettent la mesure du taux de glucose durant quatorze jours au maximum avant d’être remplacés, et le lecteur associé au capteur permet de lire la valeur en temps réel par un simple “scan” de ce dernier. Il est également possible d’observer les tendances, l’évolution journalière de la glycémie, ou encore les cas d’hypoglycémie au cours de la journée, ce qui facilite la gestion du diabète notamment au niveau de l’insulinothérapie (traitement du diabète par injections d’insuline afin de compenser le manque de production par le corps).
La dernière génération de glucomètres en vente sur le marché est apparue à la suite de l’expansion des nouvelles technologies : la technologie Bluetooth a permis de faciliter le fonctionnement des glucomètres à capteur, en remplaçant le lecteur par le smartphone de læ patient·e. Ce dernier ou cette dernière peut ainsi accéder à davantage d’informations, et plus facilement les communiquer à son médecin et son endocrinologue, ce qui améliore grandement la prise en charge de la maladie.
MAIS ALORS, COMMENT FONCTIONNE UN LECTEUR DE GLYCÉMIE ?
On distingue deux types de lecteurs de glycémie : les lecteurs de glycémie par prélèvement de sang, et les lecteurs de glycémie en continu.
LES LECTEURS DE GLYCÉMIE PAR PRÉLÈVEMENT DE SANG
Les lecteurs de glycémie par prélèvement de sang nécessitent plusieurs éléments :
→ un autopiqueur, afin de se piquer le doigt pour prélever le sang ;
→ des bandelettes de test ou des électrodes ;
→ le lecteur de glycémie ;
→ un carnet de surveillance pour noter les valeurs de glycémie.
Lorsque la personne doit contrôler sa glycémie, elle commence par se piquer le bout du doigt avec l’autopiqueur, afin de former une goutte de sang à l’extrémité. Cette dernière est ensuite déposée sur la bandelette ou l’électrode (cela dépend du type de lecteur) qui est insérée dans le lecteur de glycémie. Après quelques secondes, l’appareil affiche la valeur de la glycémie. La personne n’a alors plus qu’à noter dans son carnet de surveillance, avec l’heure à laquelle le test a été effectué ainsi que les conditions dans lesquelles il a été réalisé : avant ou après un repas, après une activité physique, en étant malade, etc.
Les lecteurs de glycémie doivent être contrôlés au minimum une fois par an dans un laboratoire d’analyses médicales afin de vérifier qu’il n’y a aucune incohérence dans les résultats donnés par l’appareil.
Ce test de glycémie doit être effectué plusieurs fois par jour afin d’assurer un suivi optimal de la glycémie, mais peut représenter une charge mentale pour lae patient·e avec le carnet de surveillance. Celui-ci permet, lors des rendez-vous avec son médecin traitant, de vérifier l’évolution du diabète pour adapter le traitement si besoin. Une tenue rigoureuse est donc primordiale.
LES LECTEURS DE GLYCÉMIE EN CONTINU
Les lecteurs de glycémie en continu, quant à eux, sont généralement composés de trois parties distinctes :
→ Un capteur, placé par lae patient·e sous la peau et qui est remplacé périodiquement (tous les 6 à 14 jours selon le modèle). Souvent, ce capteur est situé à l’arrière du bras ou au niveau du ventre, et est totalement étanche.
→ Un transmetteur, qui communique le signal électrique du capteur au récepteur et permet donc d’obtenir les valeurs.
→ Un récepteur, qui reçoit le signal via une liaison sans fil à intervalles réguliers et affiche ensuite les données. Cela peut être une pompe à insuline, un lecteur de glycémie ou encore un moniteur spécifique tel qu’un smartphone, tout dépend du dispositif utilisé.
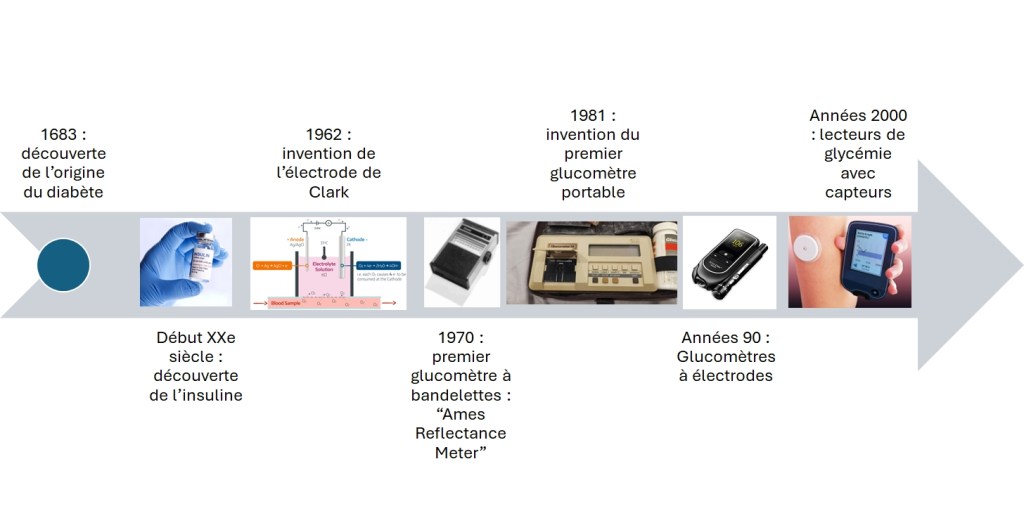
Ces appareils permettent ainsi un suivi de la glycémie en continu, et diffèrent du glucomètre par rapport à la manière de mesurer le taux de sucre. En effet, là où un lecteur de glycémie classique va mesurer le taux de glucose sanguin, les lecteurs de glycémie continus mesurent le taux de glucose dans le liquide interstitiel, c’est-à-dire le liquide présent entre les cellules et accessible juste en-dessous de l’épiderme. Il détecte et mesure donc le glucose dans ce liquide en émettant un signal électrique dont l’intensité varie selon la concentration de sucre. Le système étant complètement automatisé, le capteur va prendre des mesures à intervalles réguliers (toutes les 10 secondes par exemple), et au bout de 5 minutes de mesure, le dispositif indiquera la moyenne des valeurs.
Toutefois, pour obtenir une valeur de glycémie la plus fidèle possible, il reste nécessaire de calibrer le capteur. Pour cela, il suffit de prendre la glycémie capillaire (en se piquant le bout du doigt) pour vérifier que l’écart entre la valeur dans le sang et la valeur donnée par le capteur – donc prise au niveau du liquide interstitiel – n’est pas trop important. En effet, il est possible d’observer un écart entre les deux valeurs, notamment lors d’une augmentation ou une diminution de la glycémie du fait du temps nécessaire au glucose pour passer du sang au liquide interstitiel. Ce décalage est de l’ordre de cinq minutes en moyenne. Toutefois, si le taux de glucose est stable dans le temps, les deux valeurs seront égales. La calibration du capteur, pour obtenir un suivi optimal, devrait alors être effectuée plusieurs fois par jour.
Enfin, selon le type de récepteur dont dispose l’appareil, plusieurs informations peuvent être obtenues, comme le taux de glucose au moment du scannage, une flèche de tendance du taux de glucose pour montrer l’évolution de ce dernier, ainsi que l’historique des huit dernières heures sous forme d’un graphique sur lequel peuvent également apparaître les moments des repas et les injections d’insuline rapide sous la forme de petites icônes. Le lecteur peut également afficher le nombre de jours restants avant de devoir remplacer le capteur.
Ces appareils ne sont pas les plus répandus, car ils ne sont adaptés qu’aux personnes traitées par insulinothérapie grâce au couplage avec une pompe à insuline. De plus, ils nécessitent une formation spécifique pour son utilisation.
L’image suivante résume la différence entre les deux types de lecteurs de glycémie :
DIABÈTE DE TYPE 1 OU DE TYPE 2 : UN DÉSÉQUILIBRE DANS LES MOYENS DE TRAITEMENT
Malgré les nombreux dispositifs déjà existants pour les personnes diabétiques, des besoins restent sans solutions, notamment pour les personnes atteintes d’un diabète de type 2. En effet, les besoins des diabètes de type 1 et de type 2 ne sont pas les mêmes, puisque l’origine de la maladie diffère : le diabète de type 1 est une maladie auto-immune causée par une destruction des cellules produisant l’insuline (cellules situées dans le pancréas), alors que le diabète de type 2 survient tardivement et est souvent lié à des récepteurs à insuline dysfonctionnels. Et pourtant, même si le diabète de type 2 est le plus courant (90% des cas diagnostiqués), il est aussi celui qui a le moins de solutions, puisque la majorité des nouvelles technologies permet de corriger un mauvais fonctionnement du pancréas, ce qui concerne seulement le diabète de type 1.
La surveillance quotidienne de la glycémie chez les personnes ayant un diabète de type 2 n’est recommandée que si une insulinothérapie est envisagée ou en cours. Autrement, la surveillance de ce type de diabète se fait par des analyses de sang tous les trois à six mois en laboratoire avec le dosage des globules rouges captant le sucre (hémoglobine glyquée) et de la glycémie. Le tableau suivant résume les différents cas dans lesquels une personne diabétique de type 2 peut avoir recours à une autosurveillance glycémique (ASG) :
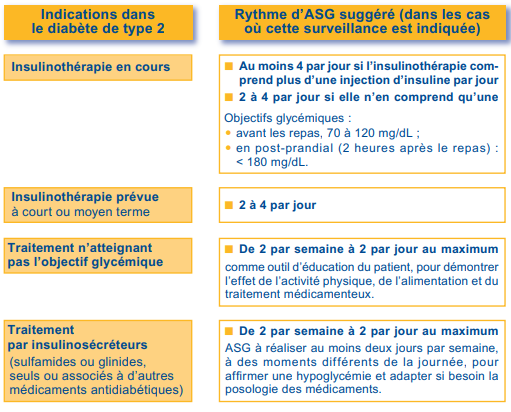
Même si une auto-surveillance est prescrite, elle ne remplace nullement les analyses de sang en laboratoire, elle la complète seulement et est transitoire : son but est avant tout d’adapter le traitement.
LES NOUVELLES TECHNOLOGIES AU SERVICE DE LA SANTÉ
Comme nous avons pu le voir dans la première partie de cet article, le lecteur de glycémie a connu de nombreuses évolutions grâce à l’apparition des nouvelles technologies, comme cela a été le cas avec le Bluetooth. Pour autant, les lecteurs continuent encore à s’améliorer, grâce à l’IA par exemple. Et dans cette partie, je vais vous parler de deux nouvelles technologies : le “pancréas artificiel”, qui a déjà fait ses preuves, et la lentille de contact connectée, qui est encore en cours de développement.
LE « PANCRÉAS ARTIFICIEL » : UN LECTEUR DE GLYCÉMIE AUTO-RÉGULATEUR
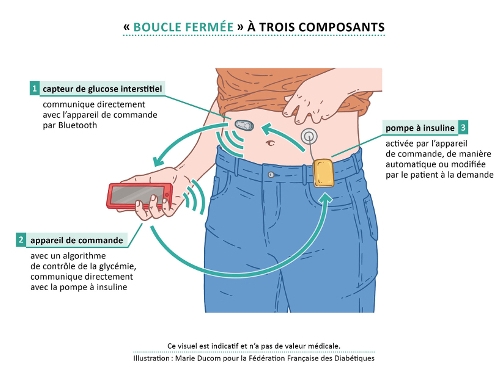
Nous avons vu le fonctionnement du lecteur de glycémie en continu précédemment. Il s’avère que notre dispositif repose sur le même fonctionnement, à la différence qu’il ne nécessite aucune intervention de la part des patient·e·s ou des médecins : le capteur de glucose interstitiel communique directement avec le lecteur ou l’appareil de commande, qui va calculer la dose d’insuline nécessaire grâce à un algorithme informatique. Cette valeur est ensuite transmise à la pompe à insuline, qui délivre l’hormone en continu et adapte la dose en fonction de la valeur de glycémie mesurée à l’instant T. Lorsqu’une phase d’hypoglycémie est détectée, la pompe se coupe automatiquement afin d’éviter d’empirer l’état de la personne.
Pour calculer la dose d’insuline nécessaire, l’appareil a recours à une intelligence artificielle qui analyse les données en temps réel, prend en compte les repas et l’activité physique du ou de la patient·e (ce dernier devant renseigner le début de chaque activité au système), et calcule la juste dose d’insuline à administrer en interprétant toutes ces données en tenant compte des paramètres personnalisés du ou de la patient·e. Il faut également lui renseigner l’apport glucidique standard des repas au tout début du traitement, afin qu’il puisse déterminer de lui-même les doses nécessaires lors des prises de repas. Par ailleurs, le système est auto apprenant, c’est-à-dire qu’il est capable d’analyser la qualité de ses propres réponses aux situations pour les adapter aux besoins du ou de la patient·e.
Ce système est surnommé “pancréas artificiel” car son fonctionnement s’apparente à celui qu’aurait le pancréas de la personne diabétique si elle n’était pas touchée par la maladie. Cependant, bien que le système soit automatisé, la calibration du capteur par glycémie capillaire reste obligatoire pour éviter la délivrance d’insuline à des moments inopportuns, ce qui constitue une sécurité pour lae patient·e. De même, lae patient·e garde la main sur le fonctionnement de la pompe, et peut l’arrêter manuellement s’iel le désire.
Les études cliniques effectuées sur ce dispositif ont montré que ce dernier était d’autant plus efficace que les écarts de glycémie au cours de la journée sont importants, permettant de rester dans une zone dite “cible glycémique optimale” bien plus longtemps qu’avec un lecteur de glycémie classique couplé à une pompe à insuline. Il est donc parfaitement adapté aux patient·e·s dont la glycémie varie énormément au cours de la journée.
Il est également à noter que les phases d’hypoglycémie sont beaucoup moins fréquentes avec ce système.
Toutefois, ce dispositif n’est utilisable que pour les personnes concernées par le diabète de type 1, puisqu’il permet de pallier une insuffisance au niveau de la production d’insuline.
LA LENTILLE DE CONTACT CONNECTÉE, UN PROJET D’AVENIR
L’un des projets les plus novateurs, qui est encore en cours de développement par plusieurs équipes de chercheur·euse·s – notamment en Corée – , est l’utilisation d’une lentille de contact pour suivre la glycémie de manière non invasive. Cette technologie permettrait en effet de mesurer le taux de sucre dans le liquide lacrymal (les larmes), tout en corrigeant évidemment les problèmes de vue, et pourrait également traiter les rétinopathies qui sont l’une des complications les plus courantes du diabète.
Cette lentille est composée de cinq parties :
→ Un biocapteur électrochimique, qui permet la détection du glucose dans le liquide lacrymal ;
→ Un système de transfert d’énergie, permettant d’alimenter le dispositif à partir d’une source d’énergie externe ;
→ Un système permettant de délivrer sur demande le médicament destiné au traitement de la rétinopathie ;
→ Un microcontrôleur et une puce permettant de gérer l’alimentation du dispositif ;
→ Un système de communication à distance utilisant les radiofréquences, pour communiquer les données mais aussi pour déclencher la délivrance du médicament si besoin.
Le biocapteur fonctionne sur le même principe que l’électrode de Clark, mais cette fois-ci on mesure une variation de courant électrique et non plus une consommation d’oxygène. En effet, les essais effectués sur le capteur ont montré que plus la concentration de glucose augmente, plus le courant mesuré est élevé : il est donc possible d’effectuer des correspondances entre concentration et courant pour pouvoir effectuer la surveillance glycémique de manière suffisamment précise.
Pour le moment, le dispositif est encore à l’état de prototype, puisque plusieurs questions se posent suite aux études effectuées sur des lapins sains et diabétiques. Tout d’abord, le temps de latence entre l’augmentation du taux de glucose dans le sang et celle dans les larmes n’a pas encore pu être déterminé, alors qu’il s’agit d’un paramètre à prendre en compte pour obtenir un diagnostic – et surtout un suivi – le plus fiable possible. Dans le cas des lecteurs de glycémie en continu, cette latence est de l’ordre de cinq minutes entre le sang et le liquide interstitiel, elle doit donc être du même ordre de grandeur entre le sang et le liquide lacrymal pour être acceptable. Ensuite, les résultats cliniques ne sont pas toujours considérés comme fiables, ce qui remet en question la faisabilité du projet (bien qu’il ait été prouvé que cela était possible de déterminer la glycémie à partir des larmes, cette preuve n’est pas suffisante pour démontrer l’intérêt du dispositif). Enfin, la dernière question à résoudre est de l’ordre de la sécurité, puisque la présence d’une source d’énergie aussi proche de l’œil pour alimenter la lentille peut poser problème quant au risque de lésions oculaires.
Toutefois, plusieurs laboratoires (notamment Google Lab) se penchent sur le projet, et il se pourrait que cette lentille finisse par voir le jour dans quelques années, ce qui serait une avancée majeure car si nous disposons de nombreux moyens de suivre la glycémie, le traitement des complications liées au diabète telles que la rétinopathie reste encore difficile.
LES LECTEURS DE GLYCÉMIE ET LA LITTÉRATURE
Bien évidemment, lorsque l’on crée un personnage diabétique, il est nécessaire de penser à la manière dont on traite la maladie mais aussi comment il effectue le suivi de sa glycémie. Comme nous l’avons vu au tout début, la technologie n’a cessé d’évoluer au cours des années. Si vous écrivez un roman historique par exemple, vérifiez quel moyen était utilisé pour éviter les anachronismes (je vous l’accorde, avant 1962 c’était un peu compliqué).
Si vous écrivez de la science-fiction, rien ne vous empêche de créer votre propre dispositif, par exemple la lentille de contact. De même, vous pouvez inventer des technologies pour le diabète de type 2, qui comme nous l’avons vu, ne dispose pas de réelles solutions comme le diabète de type 1.
Sachez aussi qu’au-delà des lecteurs de glycémie, il existe de nombreux autres dispositifs pour aider à la surveillance du diabète, notamment des applications qui permettent de calculer les doses d’insuline manuellement en renseignant les apports caloriques des repas. Cela peut donc être intéressant de combiner les différentes solutions qui existent, pour rendre le récit plus ancré dans la réalité.

LES SOURCES :
✺ « L’autosurveillance de la glycémie et l’auto-examen », le 26 février 2025 [En ligne] L’autosurveillance de la glycémie et l’auto-examen | ameli.fr [Consulté le 05 mars 2026]
✺ « L’autosurveillance glycémique dans le diabète de type 2 : une utilisation très ciblée », avril 2011 [En ligne] L’autosurveillance glycémique dans le diabète de type 2 : une utilisation très ciblée | has-sante.fr [Consulté le 05 mars 2026]
✺ « Diabète et Mesure du Glucose en Continu (CGM/MGC) » [En ligne] Diabète et Mesure du Glucose en Continu (CGM/MGC) | diabete-infos.fr [Consulté le 05 mars 2026]
✺ « Lecteur de glycémie » [En ligne] Lecteur de glycémie | pharmareflex.com [Consulté le 05 mars 2026]
✺ « Lecteurs de glycémie avec capteur » [En ligne] Lecteurs de glycémie avec capteur | diabete.be [Consulté le 05 mars 2026]
✺ « L’histoire du diabète et de son traitement » [En ligne] L’histoire du diabète et de son traitement | reseau-diabenfant.org [Consulté le 05 mars 2026]
✺ Anne-Sophie Glover-Bondeau, « Lecteur de glycémie : comment le lire et l’utiliser ? », le 06 novembre 2024 [En ligne] Lecteur de glycémie : comment le lire et l’utiliser ? | passeportsante.net [Consulté le 05 mars 2026]
✺ « La mesure du glucose en continu » [En ligne] La mesure du glucose en continu | federationdesdiabetiques.org [Consulté le 05 mars 2026]
✺ « Le pancréas artificiel, un progrès bien réel », le 28 juin 2016 [En ligne] Le pancréas artificiel, un progrès bien réel | inserm.fr [Consulté le 05 mars 2026]
✺ D. H. Keum, S.-K. Kim, J. Koo, G.-H. Lee, C. Jeon, J. W. Mok, B. H. Mun, K. J. Lee, E. Kamrani, C.-K. Joo, S. Shin, J.-Y. Sim, D. Myung, S. H. Yun, Z. Bao, S. K. Hahn, « Wireless smart contact lens for diabetic diagnosis and therapy », le 24 avril 2020 [En ligne] Wireless smart contact lens for diabetic diagnosis and therapy | science.org [Consulté le 05 mars 2026]


Laisser un commentaire